Généralités :
La varicocèle est une anomalie clinique définie par la présence d’une dilatation tortueuse des veines testiculaires (plexus veineux pampiniforme) au niveau du cordon spermatique (testiculaire).
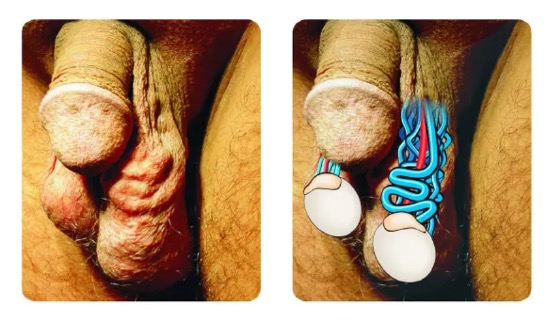
Une varicocèle est retrouvée chez environ 15 à 20 % de la population générale masculine, 35 % des hommes présentant une infertilité primaire et plus de 70 % des hommes avec une infertilité secondaire.
Les varicocèles sont dans plus de 80 % des cas unilatérales gauches. Il est possible de présenter une varicocèle bilatérale ou unilatérale droite.
Beaucoup de patients se demandent quelle est la cause de la varicocèle et s’il n’existe des facteurs prédisposants la survenue d’une varicocèle. Il n’existe pas de facteur favorisant la survenue d’une varicocèle. Le lien entre varices des membres inférieurs et varicocèle n’a pas été démontré scientifiquement.
En cas de présence d’une varicocèle, il est recommandé de consulter un urologue afin de savoir si une abstention thérapeutique, une surveillance ou un traitement de cette varicocèle est recommandé.
Quels sont les symptômes d’une varicocèle ?
Une varicocèle peut être à l’origine d’une douleur testiculaire typiquement décrite comme une pesanteur ou une lourdeur testiculaire de fin de journée ou consécutive à un effort physique. Des poussées douloureuses sont possibles chez les patients avec varicocèle.
Chez l’adolescent, une varicocèle peut être associée à un trouble du développement testiculaire puis à une atrophie (faible volume) testiculaire.
Il a été également démontré qu’une varicocèle pouvait être associée à une baisse de la sécrétion en testostérone (hypogonadisme) avec des symptômes liés à cette ce déficit en testostérone (baisse de la libido, baisse des érections, fatigabilité…).
Plus rarement, des patients peuvent consulter pour une gêne esthétique liée à la présence de nombreuses veines dilatées au-dessus du testicule et visibles à l’œil nu.
Comment diagnostiquer une varicocèle ?
Une varicocèle se détecte à l’examen clinique. Cet examen se déroule en position debout puis couchée avec des manœuvres de contractions abdominales (Valsalva). Le médecin analyse le cordon testiculaire tout d’abord visuellement puis en le palpant afin de rechercher une augmentation de volume des veines testiculaires liée au reflux sanguin (retour de sang) anomal signant une varicocèle.
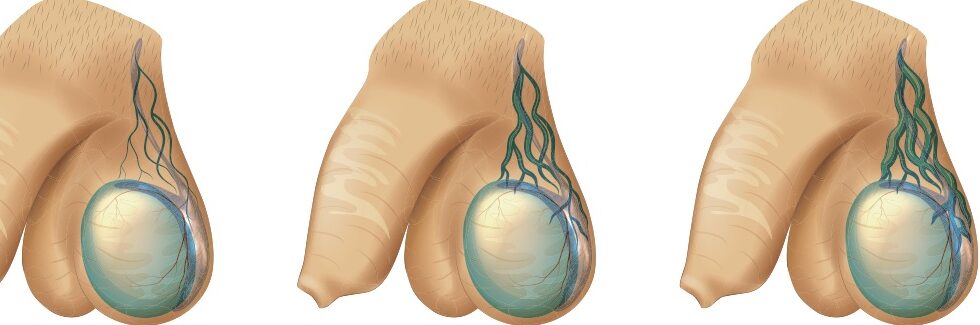
Il existe 3 grades de varicocèle :
| Grade 1 | Varicocèle non visible spontanément qui est palpable après manœuvre de Valslava (efforts de poussées abdominales) |
| Grade 2 | Varicocèle non visible spontanément qui est palpable en position debout sans Valsalva |
| Grade 3 | Varicocèle visible et palpable sans Valsalva |
Le grade 0 correspond à une varicocèle non palpable cliniquement mais visible à l’échographie. Il s’agit d’une varicocèle infra-clinique qui n’est classiquement pas associée à des symptômes. A noter qu’une classification radiologique en 5 stades est parfois rapportée sans corrélation directe avec la classification clinique en 3 stades.
Quels sont les examens complémentaires nécessaires ?
Le diagnostic de varicocèle est clinique mais l’échographie scrotale avec doppler garde une place indispensable et permet de confirmer le diagnostic, de grader la varicocèle et d’évaluer le volume testiculaire.
La classification de Sarteschi (5 grades) est parfois utilisée.
Chez l’homme consultant dans un contexte d’infertilité, un spermogramme pré thérapeutique et à distance de la cure de varicocèle sont nécessaires.
Varicocèle et infertilité :
Les mécanismes physiopathologiques permettant d’expliquer l’effet négatif de la varicocèle sur la spermatogénèse et la fertilité masculine sont mal connus mais certains facteurs tels que l’hyperthermie scrotale, l’hypoxémie testiculaire et le stress oxydatif ont été suggérés.
La présence d’une varicocèle chez un homme infertile est souvent associée aux anomalies suivantes :
- Diminution de la concentration en spermatozoïdes (oligospermie, cryptozoospermie ou azoospermie)
- Diminution de la mobilité des spermatozoïdes (asthénospermie)
La morphologie des spermatozoïdes est parfois également altérée (tératospermie) mais l’effet de la varicocèle sur la morphologie des spermatozoïdes est discutable.
Enfin, la fragmentation de l’ADN spermatique (non mesurée en routine) est fréquemment augmentée en cas de varicocèle. Cette augmentation de la fragmentation de l’ADN fait partie des causes d’infertilité chez l’homme et peut participer à des échecs lors de la réalisation d’une fécondation in vitro (FIV) et/ou des fausses couches.
Il a été démontré que la cure de varicocèle permettait d’améliorer de manière significative les paramètres du spermogramme, les taux de grossesses naturelles et les résultats de prise en charge médicale à la procréation (inséminations ou fécondation in vitro/FIV) chez les hommes infertiles avec varicocèle clinique et anomalies du spermogramme (y compris une azoospermie).
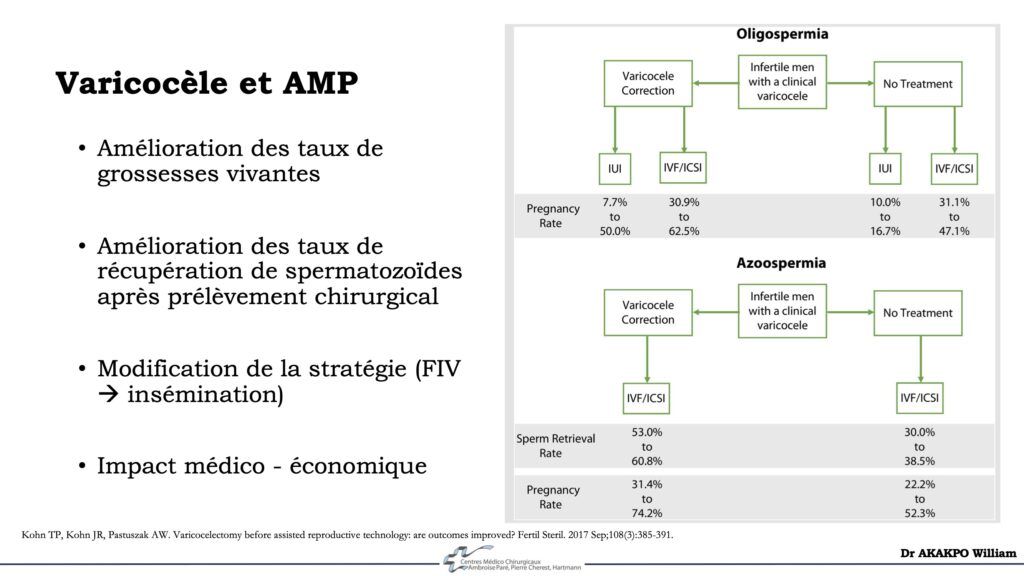
IUI = insémination intra utérine
IVF = fécondation in vitro
Pregnancy Rate = taux de grossesse
Sperm Retrieval Rate = taux de positivité en cas de prélèvement testiculaire
Traitement de la varicocèle :
Les indications de traitement d’une varicocèle sont:
- infertilité masculine avec varicocèle clinique
- varicocèle associée à une douleur testiculaire
- varicocèle avec retentissement sur la croissance testiculaire (chez l’adolescent en particulier)
Ces indications de traitement d’une varicocèle sont bien définies dans les recommandations françaises et européennes d’Urologie .

Le traitement d’une varicocèle clinique chez l’homme infertile permet d’améliorer les paramètres du spermogramme (concentration, mobilité et morphologie) et donc les taux de grossesses spontanées ou médicalement assistées.
Le traitement d’une varicocèle clinique chez un homme avec azoospermie non obstructive est également indiquée permettant soit l’obtention de spermatozoïdes dans l’éjaculat ou d’améliorer les taux de positivité lors d’un prélèvement testiculaire (biopsie testiculaire) à la recherche de spermatozoïdes.
Une conservation de sperme pourra être discutée avant prise en charge d’une varicocèle dans un contexte d’infertilité. Cette conservation est habituellement demandée en cas d’oligospermie sévère (< 1 million/ml spermatozoïdes) ou de traitement bilatéral.
Après confirmation de l’imputabilité de la douleur par la varicocèle, les résultats post opératoires sont satisfaisants avec plus de 70 % de régression complète de la douleur. Il existe une corrélation entre le grade de la varicocèle et la résolution de la douleur. Il a en effet été montré que les patients avec une varicocèle de grade 3 avaient tendance à être les plus soulagés après traitement.
Différentes approches ont été proposées pour la prise de la varicocèle. Ces approches sont chirurgicales (ouvertes ou coelioscopiques) et radiogiques interventionnelles (embolisation). Il n’existe pas de traitement médical efficace de la varicocèle.
Les techniques recommandées par l’Association Française d’Urologie sont actuellement la chirurgie avec abord sous inguinal (également appelée sub-inguinal) micro-chirurgical et l’embolisation rétrograde en radiologie interventionnelle
Les complications les plus fréquentes sont la douleur post opératoire, l’hématome et l’hydrocèle. Enfin, une varicocèle peut récidiver après un traitement.
L’approche micro-chirurgicale sous inguinale, réalisée par le Docteur AKAKPO, est la technique recommandée en première ligne par l’Association Française d’Urologie avec les plus faibles taux de complications et de récidive. L’intervention est réalisée en ambulatoire (entrée et sortie le même jour) et dure environ 1h pour une chirurgie unilatérale. Au cours de cette opération, réalisée au bloc opératoire sous anesthésie générale (le plus fréquemment) ou rachi-anesthésie, une incision d’environ 3 cm est réalisée au niveau inguinal du côté de la varicocèle. Le cordon testiculaire est ensuite disséqué de manière micro-chirurgicale afin de repérer les différents éléments (veines, artère et vaisseaux lymphatiques) et les veines sont individualisées puis ligaturées.
Chirurgie ou embolisation : que choisir ?
Le tableau ci-dessous extrait des recommandations françaises expose les différences entre les techniques.
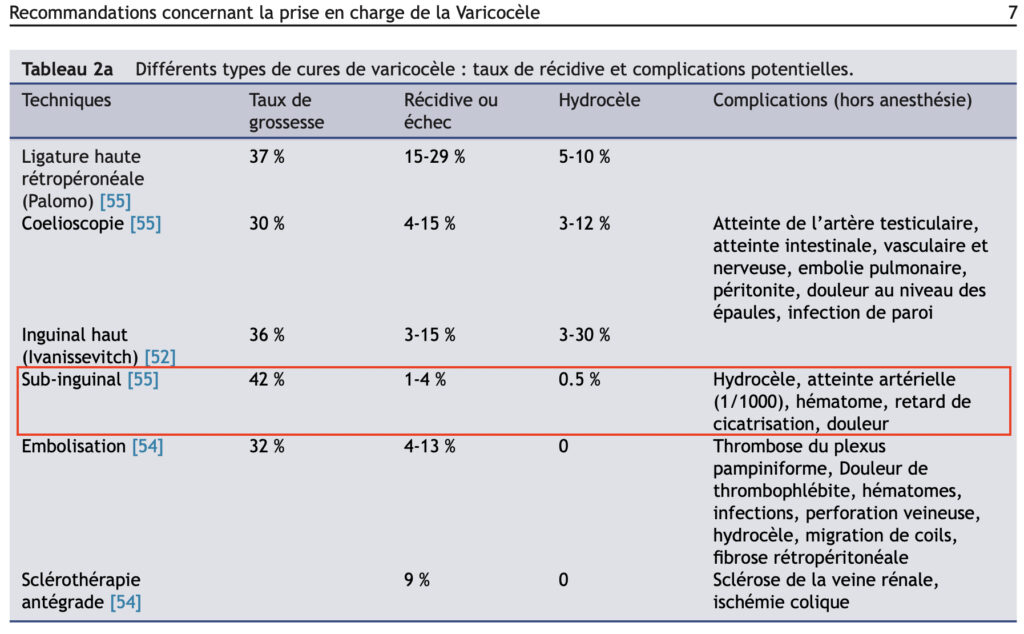
Le choix de la technique (chirurgie ou embolisation) se fera avec l’aide de l’urologue-andrologue selon les préférences du couple/patient, ses antécédents et le bilan pré opératoire (y compris féminin en cas de traitement d’une varicocèle dans un contexte d’infertilité).